当ブログへお越し頂き、ありがとうございます。
今日は、2020年に生まれた息子いっちゃんのことを話したいと思います。
少しだけおつき合い頂ければ幸いです。
いっちゃん
いっちゃんは、2020年8月、我が家の長男として誕生しました。

いっちゃんの心臓
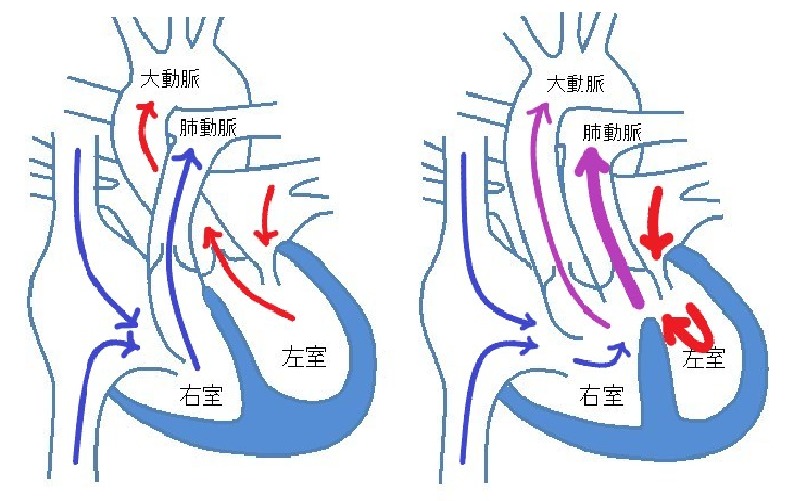
■心室中隔欠損/両大血管右室起始
いっちゃんの心臓は、正常な形をしていません。
右心室と左心室の間の壁に穴が開いています。これを「心室中隔欠損」と言います。先天性心疾患は、赤ちゃんの100人に一人の確率で起こるといわれており、この先天性心疾患のうち最も多いのが心室中隔欠損です。
そして、それだけではありませんでした。壁に穴が開いているうえに、通常左心室から全身に血液を送る為の大動脈が右心室に寄っているそうです。これを「両大血管右室起始」と言います。先天性心疾患の赤ちゃんの100人に一人がこの症状であると言われています。
つまり、いっちゃんの心臓の形は1万人に一人の確率、ということになりますでしょうか?そういう計算で良いか不明です。スイマセン、曖昧で。
その計算でいくと、2019年の出生数が86万4000人なので、1年に86人くらいの子がこの病気を持って生まれてくる、のかな??と想像しています。

■心疾患が見つかった時のこと
妊娠中の心エコーでいっちゃんの心疾患が見つかりました。妊娠6か月の時のことでした。
心奇形と言っても決まった形に奇形になるわけではないので、穴や血管の位置によって病名がつけられますが、同じ病名でもその症状や処置方法は様々です。
小児循環器科の担当医師は、そのことを説明した上で、決してネットで情報を集めてはいけないと我々に繰り返し伝えました。「この病気の原因はわかっていない」「お母さんのせいではない」「必要な情報は私が伝えるから」と。
私達夫婦は医師の助言に従い、一切自分達で病気について調べないように心に留めました。ですので、生後4か月が経ちましたが、私達は未だに先生から教えてもらった情報以上のことは知らないんですよ(笑)
■症状
少し難しい話になります。
まず、①静脈血(全身から戻ってくる二酸化炭素の多い血液)と②動脈血(肺から戻ってくる酸素の多い血液)が、心室に穴が開いている為混ざってしまいます。
そして、大動脈の起始部分が右心室寄りにある為、全身に送られる血液は静脈血が混ざり酸素の少ないものになってしまいます。それにより、泣いたりミルクを飲んだりして呼吸が浅くなると皮膚が青っぽく変色するチアノーゼという症状がでます。
また、肺動脈には両心室から血液が流れ込む為、肺に一度に送られる血液量が多く、肺と肺から血液を受け入れる左心室がオーバーワークになって疲れてしまいます。肺と心臓が疲れてしまう心不全を引き起こします。
■時間稼ぎの為の手術
この心臓のままでは生きていけません。心臓を一旦とめて、心臓を開いて、正常な働きができるように加工してあげる必要があります。
ただし、新生児の心臓は小さすぎて、この手術が行えません。心臓が大きければ大きいほど手術のリスクは下がります。
よって、根治手術を受けられる大きさになるまで、体を大きくしてあげる必要があります。最低ラインは7kg以上と言われました。
とはいえ、心臓が奇形のままではチアノーゼ、心不全が進んでしまいます。「心臓の根治手術を受けられるまでの時間稼ぎの為の手術(=姑息術)」が必要になります。心臓には触れず、心臓の周りの血管で調整するものです。
1度目の時間稼ぎの手術は、生後13日目に行われました。肺に送られる血液量を減らす為の手術でした。
いっちゃんの心臓は、心奇形の中でも稀な形をしているそうです。
1度の手術で肺への血液量を少なくすることは成功しましたが、血中酸素濃度をコントロールすることまではできず、1度目の手術から3週間後、我々夫婦にとっては予定していなかった2度目の手術が行われました。動脈血の酸素量を増やす為に、一時的に人工血管をつける手術でした。

■体の大きさと人工血管
人工血管をつけた時のいっちゃんの体重は、3,750gでした。根治手術を受ける為には最低7kg程度の体格になる必要があります。体が成長して根治手術を受けられる時まで機能してくれるように、直径3.5㎜の人工血管をつけました。
それはつまり、3,750gの当時のいっちゃんにとっては大きな血管でした。心臓に負担がかかる為、利尿剤と血液をさらさらにする薬を点滴し、ミルクの量とおしっこの量を厳密に管理し、体内の水分量をコントロールしました。

その後、体のサイズと人工血管の太さがマッチした時期もありました。利尿剤が日に3回から2回、1回と減りゼロになり、一日のミルクの上限がとれ、好きなだけ飲んで良くなり、点滴がとれ、体についているのはモニターのコードだけ。胸に手術の傷跡がある以外は健康な子に見えて、あれは嬉しかったなぁ。

生後4か月経った今は、逆に人工血管が体に対し小さくなってきて、自力では血中酸素の正常値を保てなくなり、酸素チューブを鼻につけています。

体内の水分量を厳密に管理しながら、着実に体重を増やす必要がありました。家庭ではこれが難しい為、いっちゃんは生まれてから今日までずっと病院にいます。
長く入院しているので、いっちゃんは今やNICUやGCU内の長老と化しています(笑)

今後の見通し
生後4か月、本人の食欲と医療スタッフの方々の管理のおかげで、いっちゃんは7kgになりました。
2021年1月に心臓カテーテル検査でより詳しく心臓の形・大きさ・血管の位置や太さを確かめて、同月中に根治手術を行う見通しだと先日説明を受けました。
順調にいけば、2月もしくは3月に退院を考えているとのことです。
心配なこと
心臓のことは、病院にお任せするしかありません。
それ以外で心配なことがあります。①長期入院による発達への影響、②いっちゃんの心のケア です。
まず①について。いっちゃんは順調に発達できるのか?と心配しました。歩けるようになったり、言葉がしゃべれるようになったり、身体的さらに精神的な機能の伸びといった発達が、遅いのは構わないが正常に育つのか?長期入院による影響は出ないのか?
これは既に解決済みです。リハビリの先生や理学療法士さん、沢山の医師や看護師さんが関わってくれるおかげで、多くの刺激を受けてすくすく育っています!表情も豊かで好奇心旺盛、キック力も強いと評判です‼ 皆さんに「いっちゃん、いっちゃん」と可愛がってもらっています。

②について。いっちゃんが物心つき始めたら、自分の胸の大きな傷跡に心まで傷ついてしまうのではないかと心配になってしまいます。小学生になってプール授業があって傷が露わになる機会があったらいっちゃんはどう思うだろうか。理科の授業で、心臓の構造を学ぶ時どう感じるだろうか?

夫から、「お母さんが可哀想と思っていたら、子供は病気や自分の人生を可哀想だと思うようになるよ」と負の感情にストップをかけられました。
私は、いっちゃんの為に考え方のクセを克服していく必要があります。今はまだ可哀想と思ってしまう。どんな風に考えればいいのか、まだわかりません。
【 追記 】
SNSで交流のあるママさんから、「多くの小学校で今は、プールの授業でのラッシュガードの着用が認められている」と教えて頂きました。
その他にも、沢山の応援メッセージを頂きました。
ありがとうございます。
最後に
生まれてきたのが今の時代で良かったと思います。心臓奇形を治せる時代なのですから。時代が違えば、いっちゃんの命を諦めなければいけなかったかもしれません。
たまにいっちゃんのことを書きたいと思います。なんとなく、「このことを書かずしてなにを書くというのか」と思うからです。このブログに愛着を持つために、避けて通れないように感じていました。
ここまで長々と読んで頂き、ありがとうございました。
いっちゃんの病気の説明が多かったので、文章が重たくなりがちですが、いっちゃんは毎日病院で快適に過ごしています。抱っこのプロ集団に抱かれて、なんとも贅沢な暮らしを送っています。
妊娠期から今日まで、ジェットコースターのような気持ちの浮き沈みもありましたが、現在は、いっちゃんが家にいないのならば今自分達が出来ることをやるまで!と思っています。
いっちゃんの心疾患が見つかってから、ずっと大切にしている言葉があります。
「神よ、我に与えたまえ、変えられないことを受け入れる心の平静と、変えられることを変えていく勇気と、それらを区別する叡知とを。」
変えられないことはいっちゃんの病気、変えられることは自分の行動・考え方だと何度も自分に言い聞かせています。



コメント